UROLOGÍA EN CAJAMARCA – POLICLINICO LÁSER LOS NARANJOS
El Policlínico Láser Los Naranjos ofrece sus servicios en esta especialidad contando con médicos Urólogos altamente capacitados y con amplia experiencia y reconocida trayectoria profesional que garantiza una oportuna y adecuada atención a nuestros pacientes.
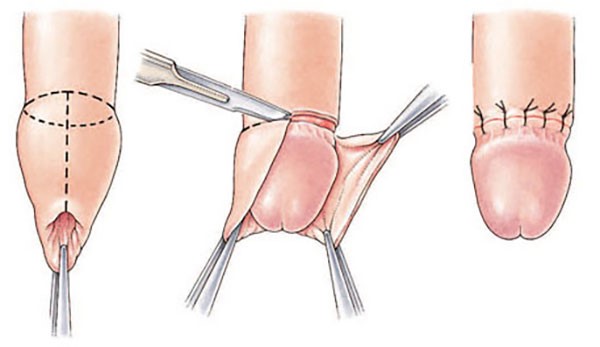
CIRCUNCISIÓN
Consiste en una operación quirúrgica en donde se elimina de forma parcial o total el prepucio (pliegue móvil de piel que recubre y protege el glande del pene humano), descubierto. Es una de las intervenciones quirúrgicas más usuales en el mundo.
Existen algunas afecciones que pueden originar la práctica de una circuncisión, entre ellas están:
- La fimosis, la cual consiste en la estrechez de la abertura prepucial, que impide la retracción del prepucio detrás del glande. La circuncisión para tratar la fimosis es común que se realice a partir de los tres años de edad, ya que mayormente la estrechez del prepucio antes de esa edad puede cambiar.
La circuncisión se torna necesaria cuando la fimosis origina molestias, infecciones, o dolores; también puede ocurrir si el frenillo del pene es muy corto y genera dolor o sangramiento al momento de la erección. - La parafimosis también es motivo para la práctica de una circuncisión, esta afección ocurre cuando el prepucio retraído de forma forzada, no puede volverse a estirar sobre el glande, quedando detrás de él. Esta intervención quirúrgica es hecha de forma ambulatoria, en los niños se le aplica anestesia general o local (dependiendo del caso), y en los adultos, anestesia local. El tiempo de duración de la operación es entre 15 0 30 minutos.
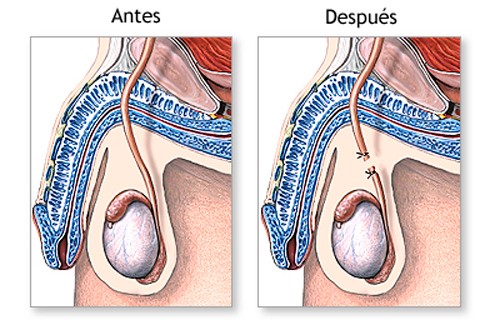
VASECTOMÍA
La vasectomía es una operación sencilla, eficaz y segura que le impedirá tener hijos. Dado que en la mayoría de las ocasiones, es un proceso irreversible, es una decisión importante para usted y su pareja. Por ello, es necesario que entienda perfectamente todos los aspectos relacionados con esta cirugía y sus implicaciones.
Es una decisión definitiva
Usted y su pareja deben estar convencidos de esta decisión y, por tanto, de no tener más hijos. Piense que existen circunstancias en la vida, como un divorcio, una separación u otras circunstancias como volver a casarse, que podrían condicionarle y desear tener hijos de nuevo. Por ello, debe estar usted absolutamente seguro de su decisión.
¿En que consiste la vasectomía?
La vasectomía consiste en cortar los dos conductos deferentes, que son esos tubos que transportan los espermatozoides desde los testículos hasta el pene. De esta manera, no salen al exterior y resulta imposible tener hijos.
¿Qué ocurre con los espermatozoides que se producen y que no pueden salir?
Los testículos siguen produciendo espermatozoides pero al no existir ninguna vía de salida mueren y el propio organismo los elimina.
¿La vasectomía afecta a mi vida sexual? ¿Se siguen teniendo las mismas erecciones y/o eyaculaciones?
La vasectomía no afecta de ninguna manera a la vida sexual del varón. Se siguen teniendo las mismas erecciones que antes de esta cirugía y se siguen teniendo eyaculaciones con el semen producido por las secreciones de la próstata y de las vesículas seminales. La única diferencia es que no hay espermatozoides.
¿Afectará a mi deseo sexual?
En absoluto, puesto que las hormonas se siguen produciendo en los testículos y pasan directamente a sangre por lo que no habrá ninguna afectación de estas características
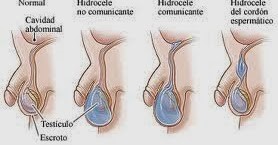
HIDROCELE TESTICULAR
El hidrocele testicular consiste principalmente en la acumulación de líquido seroso alrededor de uno de los testículos, más concretamente alrededor del cordón espermático y dentro de la túnica vaginal, provocando la hinchazón del escroto.
Causas del hidrocele testicular
Las causas que provocan la aparición del hidrocele testicular varían según el tipo, siendo debido a un cierre incompleto de la cavidad peritoneal en los hidroceles congénitos mientras que las causas del hidrocele testicular adquirido puede deberse a varios motivos, entre los cuáles están la lesión del testículo o del epidídimo por la que se produce la acumulación de líquido. Esta acumulación de líquido seroso en el testículo puede deberse a una infección en algunos casos, siendo necesaria la cirugía.
Por otra parte, la aparición de un hidrocele testicular también puede producirse en un reducido número de casos como consecuencia de una cirugía previa por algún otro motivo. Ejemplo de ello son los hidroceles adquiridos tras una operación de varicocele o una cirugía de reparación de hernia inguinal. A pesar de ello, estos casos suelen englobar un porcentaje muy bajo de los casos de hidrocele testicular y su reparación se lleva a cabo del mismo modo que los hidroceles de origen no quirúrgico.
¿Qué síntomas presenta el hidrocele testicular?
En principio, el hidrocele testicular no suele presentar síntomas más allá de la hinchazón del escroto. A pesar de ello, hay casos en los que el aumento de tamaño es tal que el paciente puede percibir sensación de pesadez o molestias y decidirse por consultar con el especialista que probablemente le indicará la operación.
El diagnóstico del hidrocele testicular
Es importante acudir al médico cuando se detecta un aumento del tamaño de la bolsa escrotal o se percibe cualquier tipo de bulto en él para así poder determinar de qué se trata y descartar problemas médicos de carácter más serio como podría ser un tumor testicular o una torsión testicular, que puede acarrear la pérdida del testículo si no se actúa a tiempo.
Para diagnosticar si se trata de un hidrocele testis, el médico palpa el escroto para ver si existe alguna masa en el interior de carácter quístico, con tacto redondeado y sin percepción de sensibilidad, a no ser que exista inflamación en la zona, ya que en este caso si aparece algo de dolor suele ser necesaria una ecografía para confirmar que se trata de un hidrocele testicular.
Tratamientos del hidrocele testicular
La decisión de tratar un hidrocele testicular o no, consiste principalmente en si causa síntomas molestos o no y del tipo de hidrocele que se trate.
Por ejemplo, en el caso del hidrocele testicular congénito se recomienda esperar hasta que el bebé tiene un año o un año y medio antes de llevar a cabo cualquier tipo de operación, ya que normalmente este tipo de hidrocele testicular se solucione de forma espontánea. No es así en el caso de que se trate de un hidrocele asociado a una hernia inguinal, caso en el que probablemente habrá que intervenir y llevar a cabo una cirugía de extirpación en lugar de un simple drenaje.
Por otro lado, en los casos en que se produce el hidrocele testicular en adultos, no se solucionan solos en casi ningún caso y tan sólo se operan en casos en los que el paciente sufra molestias, se deban a una infección o lo decida el mismo paciente consultando con el especialista debido a que quiere solucionar el problema debido a razones estéticas.
En los casos en los que se opta por efectuar el tratamiento quirúrgico del hidrocele, se efectúa una intervención, ambulatoria en la gran mayoría de los casos.
TESTÍCULO NO DESCENDIDO
A medida que un bebé crece dentro del útero de su madre, sus testículos se forman comúnmente dentro de su propio abdomen y bajan (descienden) al escroto inmediatamente antes del nacimiento. Pero, en algunos casos, ese movimiento o descenso no ocurre, y el bebé nace con una afección conocida como testículos no descendidos (o criptorquidismo).
El criptorquidismo es la anomalía genital más común en los niños, y afecta a aproximadamente el 30 % de los bebés prematuros y a alrededor del 4 % de los bebés que nacen a término.
En aproximadamente la mitad de los bebés, los testículos no descendidos bajan o descienden solos al sexto mes de vida. Si el descenso no ocurre para ese entonces, es importante obtener tratamiento porque los testículos que permanecen no descendidos pueden dañarse, y esto podría afectar la fertilidad más adelante o causar otros problemas médicos.
Tratamiento
Si el testículo de un bebé no ha descendido solo en los primeros 6 meses de vida, el niño debería someterse a una cirugía de orquidopexia que implica reubicar quirúrgicamente el testículo dentro del escroto.
El tratamiento es necesario por varios motivos:
- La temperatura más alta del cuerpo puede inhibir el desarrollo normal del testículo, lo cual podría afectar la producción normal de esperma en el testículo no descendido en el futuro, lo que a su vez podría causar infertilidad.
- El testículo no descendido tiene un riesgo más alto de formar un tumor que el testículo normalmente descendido.
- El testículo no descendido puede ser más vulnerable a una lesión o torsión testicular.
- Un escroto asimétrico o vacío puede causar preocupación o vergüenza en un niño.
- A veces, los niños con testículos no descendidos desarrollan hernias inguinales.
Si se realiza la cirugía, es probable que sea una orquidopexia, en la cual se hace un corte pequeño en la ingle y se baja el testículo dentro del escroto donde se fija en su lugar. Los médicos comúnmente hacen esta cirugía de manera ambulatoria, y la mayoría de los niños se recuperan completamente en una semana.
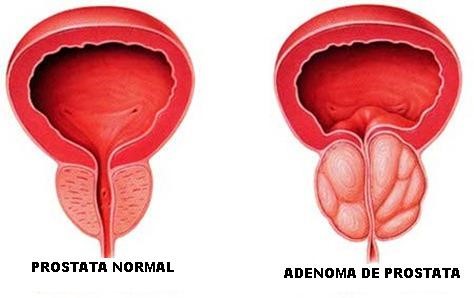
ADENOMA PROSTÁTICO
Es un término antiguo que hace referencia a la entidad que define un crecimiento progresivo de la glándula prostática o próstata. El adenoma de próstata se conoce médicamente hoy en día con las siglas HBP que corresponden al término hiperplasia benigna de próstata.
Conforme los adelantos científicos fueron progresando fue modificándose el concepto de adenoma prostático y evolucionando hacia otros términos como la hipertrofia benigna de próstata y, posteriormente, el término actual de hiperplasia benigna de próstata en sustitución del concepto anterior de adenoma de próstata.
De forma coloquial y genérica se ha mantenido el término de adenoma prostático para definir a este tipo de patologías. En concepto, el adenoma de próstata o hiperplasia benigna de próstata de define como el crecimiento de los tejidos que conforman la glándula prostática produciendo una obstrucción de la salida de la orina.
¿Cuáles son los síntomas principales del adenoma de próstata?
Los síntomas más típicos del adenoma de próstata o hiperplasia benigna de próstata son la disminución del chorro de orina durante la micción, el aumento de la frecuencia urinaria, la sensación de vaciado incompleto de la vejiga y el aumento de frecuencia en la noche o nicturia.
Dentro de todos los signos o síntomas que definen al adenoma de próstata, se pueden dividir en 2 tipologías distintas:
Síntomas obstructivos
- Dificultad en el inicio de la micción y un retraso en el inicio de la misma.
- Disminución en la fuerza del chorro de la micción.
- Micción intermitente y prolongada en el tiempo.
- Goteo tras la finalización de la micción.
Síntomas irritativos
- La urgencia miccional o la aparición súbita de ganas de orinar.
- La polaquiuria o aumento de la frecuencia de la micción en un día.
- La nicturia o el aumento de veces que el paciente debe levantarse por la noche para orinar.
¿Cuál es la progresión del adenoma de próstata o hiperplasia benigna de próstata?
Uno de cada cuatro hombres de 55 años nota disminución del chorro urinario, proporción que aumenta a uno de cada dos después de los 75 años de edad. Esta alta incidencia y creciente prevalencia de síntomas obstructivos permite inferir que todo hombre de 40 a 50 años de edad tiene una probabilidad del 20 al 30%, a lo largo de su vida, de requerir una intervención quirúrgica para poder solucionar sus problemas de adenoma de próstata o de hiperplasia benigna de próstata.
No existe una relación lineal y proporcional entre la presencia de crecimiento de la próstata y la aparición de síntomas de modo que no siempre que exista una próstata muy agrandada existirán los más severos síntomas así como también es posible que en pacientes con un agrandamiento leve mantengan síntomas graves relacionados con el adenoma de próstata o hiperplasia benigna de próstata.
¿Cuál es el tratamiento para un adenoma de próstata o hiperplasia benigna de próstata?
La intervención definitiva para solucionar un adenoma de próstata o HBP es la intervención quirúrgica, sobre todo en los casos más severos. Hoy en día existen multitud de soluciones quirúrgicas que se adaptan a las características de cada paciente. En la Cirugía las 03 técnicas quirúrgicas más conocidas son la cirugía abierta también llamada adenomectomía transvesical, la resección endoscópica transuretral y la cirugía láser.